
高齢者が食べられなくなる原因はさまざまですが、多くの場合は胃炎などで腹痛を起こして食欲が低下したり、腸にガスや便がたまっておなかがふくれてしまい、食事が入らなくなったりすることで起こります。特に便秘が原因で、食事が進まない時、ただでさえたくさんの薬を飲んでいる高齢者に、単に便秘薬だけを処方すればいいわけではありません。
下剤を処方するにしても、最初は非刺激性の薬から始めた方がいいでしょう。高齢者は加齢によって腸内フローラ(腸内細菌叢)が乱れ、特に善玉菌である乳酸菌は幼少期の100分の1に減少することが知られています。そのため、スムーズに排便できているように見える人でも、水分摂取が少なかったり、発熱して脱水に至ったりするだけでも便秘になることがあります。人間の免疫細胞の50%は腸粘膜のヒダ(絨毛)にあります。便秘によって腸粘膜のヒダが損傷し減少すると、免疫細胞も減少し感染症になりやすくなります。便秘は万病のもと、とも言えるかもしれません。
便秘で下剤を内服する時、最初は刺激の少ない酸化マグネシウムと乳酸菌製剤の併用を選択してほしいと思います。1日3回に分けて内服し、排便のたびに便の状態を確認してから、最終的な常用量を決めます。内服量が多すぎて下痢をするようなら内服量を減らし、逆に出にくいなら量を増やします。それでも出ない時に刺激性下剤を使うのですが、これは2日以上排便のない時、1回に2〜3錠いっぺんに飲むことをお勧めします。そうすれば介護者も「2日出ていないのかな? 3日目になったかな?」と常にその患者さんのことを気にかけることになります。介護職員同士の申し送りもより詳細なものになっていくでしょう。
規則的な排便があれば生活のリズムが一定し、食事もとれて栄養状態が改善します。便秘の改善は、最も大切なチェック項目の1つと意識して、高齢者の介護にあたっていただきたいものです。
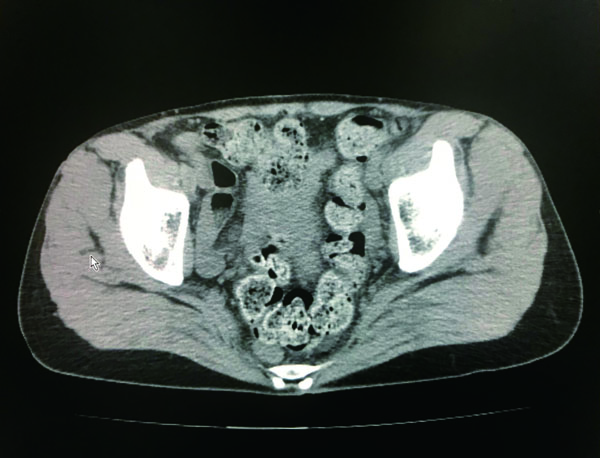
骨盤内にかたい便が大量につまっている

髙橋 公一氏
たかはし こういち
医療法人 高栄会 みさと中央クリニック 理事長 医学博士
